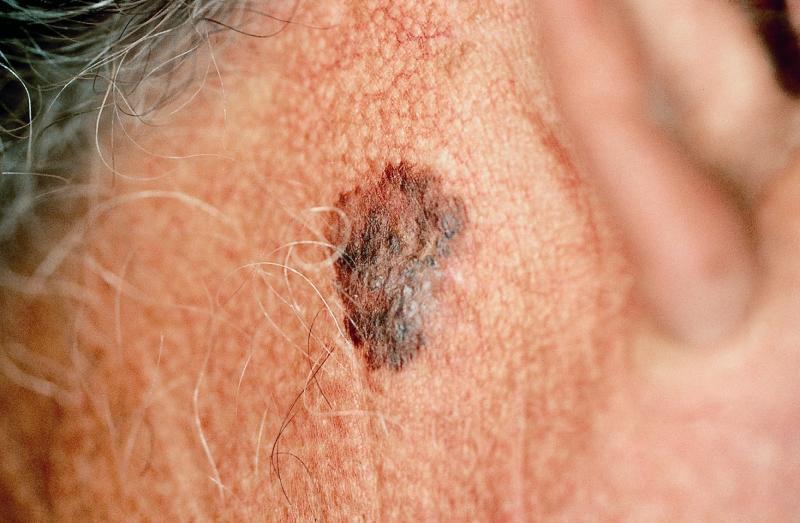
Tratamento de câncer de pele
O câncer de pele é um dos tipos mais comuns, atingindo cerca de 25% da população. Abaixo explanaremos o assunto.
O que é câncer de pele?
Sempre que pensamos em câncer, associamos a doença a um tumor. Porém, no caso da pele nem sempre é assim.
O câncer de pele é definido como o crescimento anormal e descontrolado das células da pele. Qualquer célula pode desenvolver o câncer e existem vários tipos desta doença, por isto os dermatologistas estão cada vez mais atentos para acompanhar este problema.
Quais os tipos existentes?
São dois os tipos de câncer de pele: não melanoma e melanoma. Porém, também há subtipos.
No caso de câncer não melanoma, são estes:
– carcinoma basocelular (CBC) – mais frequente e o menos agressivo e;
– carcinoma espinocelular ou epidermoide (CEC) – tipo mais agressivo e de crescimento mais rápido;
Aproximadamente 80% dos casos de câncer de pele não melanoma são do tipo carcinoma basocelular.
O câncer do tipo melanoma com subtipo cutâneo é bem menos frequente, mas é o mais perigoso de todos. Ele se espalha rapidamente pelos órgãos do corpo e sua incidência infelizmente está aumentando no mundo inteiro.
Ainda há outros tipos de câncer de pele, porém estes são mais raros e eles atingem outras células do corpo.
– tumor de células de Merkel;
– Sarcoma de Kaposi;
– Linfoma de cutâneo das células T (câncer no sistema linfático, mas que também ataca a pele);
– carcinoma sebáceo (glândulas sebáceas);
– carcinoma anexial microcístico (glândulas sudoríparas).
Quais são os fatores de risco?
Normalmente se pensa que o câncer de pele é uma doença causada pela excessiva exposição ao sol. Porém, existem diversos fatores que também predispõem uma pessoa a ter este problema.
– Exposição solar ao longo da vida, sem devida proteção. Quanto mais queimaduras a pessoa teve, mais chances de haver alteração em suas células epiteliais.
– O câncer de pele normalmente atinge adultos a partir dos cinquenta anos, pois é desta idade em diante que os efeitos da radiação solar são sentidos. O sexo também influencia, atingindo mais os homens.
– Pessoas com pele e os olhos claros têm mais chances de desenvolver este tipo de câncer, incluindo também os albinos e portadores de sardas, manchas ou pintas. Este é aquele caso de indivíduos que não se bronzeiam, somente se queimam quando se expõem ao sol. Por isto, é importante perceber se as pintas tiveram alteração na cor ou no tamanho.
– O histórico também conta, tanto o familiar quanto o pessoal. Ou seja, pessoas que têm antecedentes familiares com câncer de pele, ou até mesmo o próprio indivíduo que sofreu uma lesão cancerosa, possuem mais chances de ter a doença. Se já houve, o retorno é chamado de recidiva.
– Quando a imunidade está enfraquecida, o risco de ter câncer epitelial é aumentado. Esta situação inclui pessoas em tratamento de leucemia ou linfoma, que se tratam com medicamentos imunossupressores ou que tiveram órgãos transplantados.
Quais são os sintomas da doença?
Os sintomas variam de acordo com o tipo de câncer de pele.
Carcinoma basocelular: é mais comum no rosto, pescoço e partes comumente expostas ao sol, com presença de nódulos.
– possui aparência perolada, como se estivesse coberto por cera;
– pode apresentar coloração branca, bege, rosa claro ou marrom;
– sangra com facilidade;
– é semelhante a uma ferida que não cicatriza;
– pode formar costas por onde vazam líquidos.
Carcinoma espinocelular: atinge couro cabeludo, orelhas, pescoço e mãos com mais frequência, além dos membros superiores (menor incidência). Os caroços também podem aparecer na boca ou órgãos genitais.
– enrugamento, perda de elasticidade e mudança na coloração, normalmente avermelhada;
– aparência endurecida, também com crostas que podem vazar líquidos;
– crescimento rápido;
– semelhante a feridas que não cicatrizam.
No caso do melanoma, este câncer de pele pode ocorrer nos olhos, órgãos genitais, nas mucosas e no aparelho gastrointestinal. Para os homens a incidência é maior no dorso e, nas mulheres, nos braços e pernas.
– mudanças ou manchas em pintas já existentes;
– surgimento de novas manchas ou pintas bem pigmentadas ou de aparência incomum;
– coceira, comichão, sangramento e não cicatrização do local.
Porém, o câncer de pele varia muito na aparência. Portanto, é recomendável procurar um dermatologista em caso de mudanças em pintas ou manchas existentes e também ao notar lesões epiteliais.
Como é feito o diagnóstico?
No dia da consulta, converse com seu médico detalhadamente e diga mais manchas ou pintas estão preocupando você. Ele as analisará através de um aparelho chamado dermatoscópio (que funciona como uma lente de aumento) e poderá solicitar uma biópsia, se houver suspeita de câncer.
É importante estar pronto para responder a uma série de perguntas feitas pelo médico. Responda tudo com paciência e da maneira mais detalhada possível, esclarecendo também as suas dúvidas sobre o assunto.
O dermatologista poderá solicitar também exames complementares para confirmar a suspeita de câncer de pele. Além da utilização do dermatoscópio manual, ele poderá fazer uso de:
– dermatoscopia digital;
– microscopia confocal.
A biópsia é um exame obrigatório nos casos onde há suspeita de melanoma, pois só por ele pode-se concluir o diagnóstico.
Como é feito o tratamento?
O câncer de pele é tratado geralmente por cirurgia, fazendo-se a retirada do nódulo. Contudo, para algumas pessoas este processo não é recomendado, por exemplo, idosos, pessoas acamadas ou com dificuldade de locomoção.
Nestes casos, ou quando o médico achar que a cirurgia não é indicada, a retirada do câncer é feita por outros tratamentos, cabendo a decisão ao dermatologista.
Prevenção
A prevenção do câncer de pele é feita especialmente com a proteção solar. Para que isto aconteça, é importante utilizar filtro solar com FPS acima de 30, mesmo em dias nublados. Nos dias com exposição ao ar livre, evite os horários mais fortes, entre 10h e 16h, e use chapéu de abas largas ou boné, além de óculos solar e camiseta.
É importante também examinar sua pele com frequência, para notar manchas ou pintas novas e também alterações nas já existentes. Com o diagnóstico precoce, as chances de cura aumentam muito.
Se você tem histórico pessoal ou familiar da doença, é fundamental consultar o dermatologista para acompanhamentos frequentes.